Tłumaczenie artykułu "The Future Of Weight Loss" autorstwa Stephan J. Guyenet.
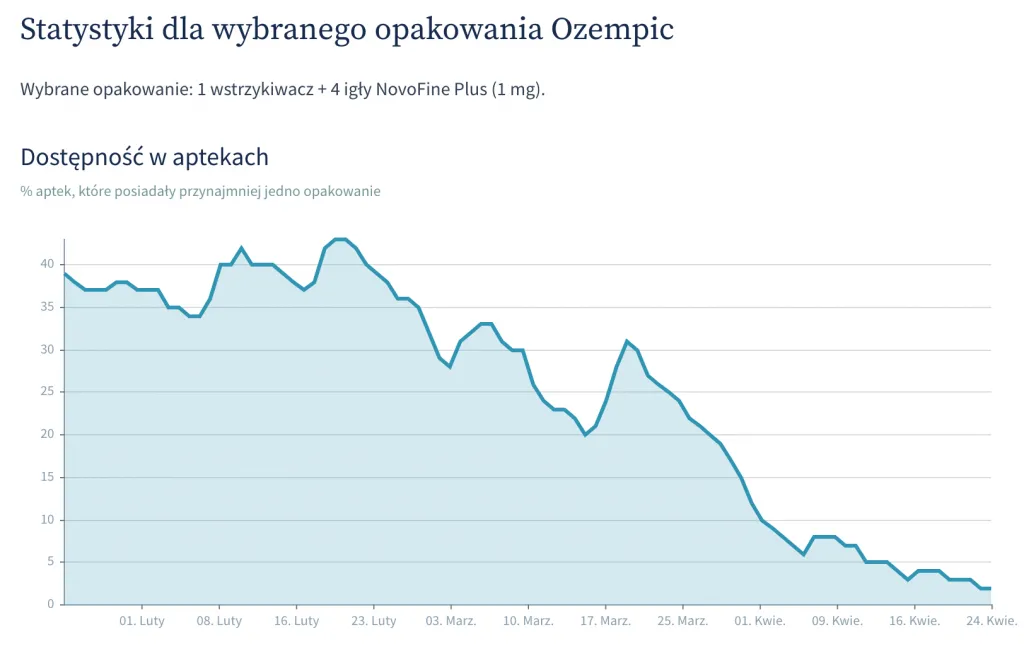
TL;DR - skuteczny (=powodujący pożądany efekt u populacji) sposób walki z otyłością już istnieje. Semaglutyd. Nadchodzą też lepsze. Niestety z powodu tej skuteczności obecnie są braki (wykres niżej kończy się w Kwietniu; do teraz dostępność oscyluje wokół zera).
Tłumaczenie:
-----------------------------------------------------------------
Atakom serca można zapobiegać za pomocą leków na cholesterol i ciśnienie krwi, infekcje bakteryjne można wyeliminować za pomocą antybiotyków, a nawet HIV można obecnie leczyć za pomocą leków przeciwwirusowych. Ale otyłość pozostaje wyjątkowo upartym zaburzeniem.
Utrata wagi jest trudna, z pomocą lekarza lub bez niej. Dwie trzecie dorosłych Amerykanów z otyłością próbuje schudnąć każdego roku, stosując wszelkie możliwe diety, a mimo to wskaźnik otyłości wśród dorosłych utrzymuje się na poziomie 43%. Nawet intensywne diety i interwencje w zakresie stylu życia historycznie zmagały się z przekroczeniem trwałej utraty 5% masy ciała, a większość leków odchudzających nie jest bardziej skuteczna. Potęgując problem, lekarze podstawowej opieki zdrowotnej często nie są w stanie dostarczyć najlepszych dostępnych narzędzi w zakresie diety i stylu życia. "Spędziłam swoją karierę próbując nakłonić lekarzy podstawowej opieki zdrowotnej do dostarczenia skutecznych interwencji w zakresie utraty wagi w ich gabinecie" - mówi Donna Ryan, profesor emerita w Pennington Biomedical Institute i prezes World Obesity Federation. "To jest zupełnie beznadziejne".
Lekarze rozumieją głęboki wpływ, jaki otyłość ma na ich pacjentów, oraz niezwykłe korzyści płynące z nawet umiarkowanej utraty wagi, ale historycznie nie byli w stanie wiele z tym zrobić.
To się zmienia.
"Nasze ostatnie doświadczenia w leczeniu pacjentów z otyłością" - mówi David Macklin, MD - "są podobne do doświadczeń, jakie mają lekarze, gdy podają leki na ciśnienie krwi pacjentom z nadciśnieniem lub leki na astmę pacjentom z astmą. W końcu mamy lek, który skutecznie zwalcza ten stan". Macklin, 18-letni weteran medycyny otyłości i współautor Canadian Adult Obesity Clinical Practice Guidelines, odnosi się do swojego dwuletniego doświadczenia w leczeniu ponad tysiąca osób z otyłością przy użyciu stosunkowo nowego leku - semaglutydu.
W jego rękach semaglutyd powoduje średnio 18-20% utratę masy ciała, gdy jest sparowany z dietą i poradami dotyczącymi stylu życia. Innymi słowy, osoba, która wchodzi do jego gabinetu ważąc 113 kg i decyduje się na zastosowanie semaglutydu, może spodziewać się utraty około 22 kg.
Semaglutyd jest tylko wiodącym przedstawicielem fali nowych, opracowywanych terapii otyłości, które odzwierciedlają nasze coraz głębsze zrozumienie ludzkiego ciała i które obiecują fundamentalnie zmienić życie osób z otyłością.
Konkurowanie z chirurgami
-------------------------------------------------
Relacja Macklina może brzmieć jak opowieść, ale jest poparta rygorystycznymi randomizowanymi badaniami kontrolowanymi. Badania STEP-1 i STEP-4, opublikowane w tym roku, donoszą, że semaglutyd sparowany z dietą i poradami dotyczącymi ćwiczeń fizycznych spowodował średnio 15% i 18% utratę masy ciała, odpowiednio, w ciągu 68 tygodni u osób z nadwagą lub otyłością.
W niższych dawkach semaglutyd jest stosowany w cukrzycy typu 2, ponieważ amerykańska Agencja Żywności i Leków (FDA) zatwierdziła go w 2017 r., a Europejska Agencja Leków (EMA) i Health Canada zatwierdziły go w 2018 r. Dzięki temu lekarze tacy jak Macklin mogli nieoficjalnie stosować go "off label" w leczeniu otyłości. FDA była pod wystarczającym wrażeniem bezpieczeństwa i skuteczności semaglutydu, że zatwierdziła większą dawkę leku do leczenia otyłości 4 czerwca 2021 r. pod marką Wegovy, która wymaga jednego zastrzyku na tydzień.
Jest jedna, i tylko jedna, wysoce skuteczna metoda odchudzania, która była przed semaglutydem: chirurgia bariatryczna. Za niską, niską cenę 20 000 dolarów, człowiek może mieć część swojego przewodu pokarmowego trwale wyłączony z kontaktu z żywnością, zmieniając komunikację między jelitami a mózgiem i trwale zmniejszając masę ciała o około jedną czwartą w przypadku najczęstszych typów operacji. Chirurgia bariatryczna zapewnia wszystkie korzyści zdrowotne, których można oczekiwać po ogromnej utracie tkanki tłuszczowej, którą powoduje. Jednak nie jest to skalowalne rozwiązanie epidemii otyłości, a wiele osób nie chce poddać się tak inwazyjnemu zabiegowi.
Semaglutyd i leki, które za nim podążą, mogą wkrótce zastąpić większość operacji bariatrycznych. "Powoli, powoli, powoli, prześcigamy chirurgów" - przewiduje Macklin, który już teraz kieruje na operacje o wiele mniej pacjentów. "Oni wiedzą, że się zbliżamy".
Semaglutyd może brzmieć zbyt mocno jak darmowy lunch, i rzeczywiście jest daleki od darmowego w sensie finansowym. Ryan szacuje, że Wegovy będzie kosztować około 1300 dolarów miesięcznie w USA, chociaż prawdopodobnie będzie kosztować około jednej czwartej tego w innych krajach. W USA wiele osób nie będzie miało do niego natychmiastowego dostępu ze względu na zakres ubezpieczenia i inne ograniczenia, a nie wiadomo jeszcze, jak bardzo będzie on dostępny w innych krajach.
Potęguje ten problem fakt, że amerykańskie firmy ubezpieczeniowe zazwyczaj wymagają od lekarzy przedstawienia uciążliwej papierologii "prior authorization", aby uzasadnić przepisanie leków odchudzających. "Efekt jest taki, że większość lekarzy nie wygłupia się z tym" - wyjaśnia Ryan. "Zazwyczaj są to specjaliści od medycyny otyłości", których większość osób z otyłością nigdy nie widzi.
Poza efektem odchudzającym portfel, Semaglutyd często powoduje inne nieprzyjemne efekty uboczne, takie jak nudności, zgaga, biegunka, zaparcia, zmęczenie i ból głowy, ale są one zwykle łagodne i przemijające, jeśli dawka jest rozpoczynana od małej i eskalowana stopniowo. "W moim doświadczeniu klinicznym" - stwierdza Macklin - "przerwanie stosowania semaglutydu z powodu działań niepożądanych jest na ogół zerowe". Również badania donoszą, że niewiele osób przestaje przyjmować lek z powodu działań niepożądanych.
Niektóre badania na zwierzętach sugerowały również, że podobne leki zwiększają ryzyko wystąpienia raka tarczycy i trzustki. Jednak Daniel Drucker, profesor medycyny na Uniwersytecie w Toronto i jeden z pionierów tej klasy leków, podkreśla, że obawy te nie zostały potwierdzone w licznych dużych badaniach nad lekami ani w dokumentacji medycznej reprezentującej miliony pacjento-lat leczenia. "Nie ma żadnego sygnału", mówi, "który byłby dość przekonujący teraz, po 15-16 latach".
Równie przekonujące są badania, w których wykazano, że Semaglutyd i leki pokrewne poprawiają stan zdrowia metabolicznego, zmniejszają ryzyko chorób sercowo-naczyniowych i zmniejszają liczbę zgonów z jakichkolwiek przyczyn. Badania PIONEER-6 i SUSTAIN-6 wykazały, że semaglutyd zmniejsza liczbę poważnych zdarzeń sercowo-naczyniowych odpowiednio o 21 i 24% u osób z cukrzycą typu 2 i wysokim ryzykiem sercowo-naczyniowym, co jest porównywalne z powszechnie stosowanymi lekami obniżającymi poziom cholesterolu. Większe i dłuższe badania są obecnie w toku.
Gdy naukowcy połączą dane z zakończonych badań, stwierdzają, że Semaglutyd i leki pokrewne zmniejszają ogólne ryzyko zgonu o około 12% u osób z cukrzycą typu 2. To mówi nam, że nawet jeśli Semaglutyd powoduje jakieś śmiertelne działanie niepożądane, które nie zostało jeszcze zidentyfikowane, to prawdopodobnie jest ono więcej niż zrównoważone przez korzyści płynące z leku.
Te solidne dane dotyczące bezpieczeństwa są ważne, ponieważ historycznie rzecz biorąc, śmiertelne skutki uboczne leków na odchudzanie często przemykały pod radarem, dopóki nie było za późno.
Od materiałów wybuchowych do odwróconej marihuany
-----------------------------------------------------------------------------------
Historia medycyny jest usiana nieudanymi tabletkami odchudzającymi. Jednym z pierwszych popularnych leków odchudzających był dwa, cztery, di-nitro-fenol, materiał wybuchowy używany w amunicji podczas I wojny światowej. Po spożyciu ma efekty, które są równie zapalające: powoduje, że te małe elektrownie w naszych komórkach, mitochondria, tracą kalorie w postaci ciepła, co zwiększa tempo metabolizmu o 30-50% przy powszechnie przepisywanych dawkach. Największe badanie leku, opublikowane w 1935 roku przez entuzjastyczny zespół lekarzy w prestiżowym Journal of the American Medical Association, donosiło, że powodował on średnio 8 kg utraty wagi w ciągu trzech miesięcy. Jednak dwa,cztery-di-nitro-fenol jest trudny do prawidłowego dawkowania i zdarza się, że oprócz innych poważnych skutków ubocznych, sporadycznie gotuje ludzi od środka, gdy zażyją zbyt dużo. Jego stosowanie u ludzi zostało zakazane w USA w 1938 roku na mocy ustawy o żywności, lekach i kosmetykach, choć niektórzy ludzie nadal używają go nielegalnie.
Nowszą, ale równie gorzką porażką jest rimonabant, który działa na mózg w sposób przeciwny do marihuany. Można o nim myśleć jak o "odwróconej marihuanie", a o jego wpływie na apetyt jak o "odwróconym munchies": zmniejszeniu głodu i atrakcyjności bogatych w kalorie pokarmów. Duże badania przeprowadzone w Europie i Ameryce Północnej opublikowane w 2005 i 2006 roku wykazały, że rimonabant spowodował utratę 6% masy ciała w ciągu jednego do dwóch lat u osób z otyłością lub nadwagą w połączeniu z niskokaloryczną dietą i ćwiczeniami. "Rimonabant był ogólnie dobrze tolerowany" - donosiło europejskie badanie - "z łagodnymi i przemijającymi efektami ubocznymi". W 2006 roku lek został zatwierdzony do utraty wagi w Europie pod marką Acomplia.
Jednak problemy powodowane przez rimonabant były niedoceniane w tych badaniach, prawdopodobnie dlatego, że rygorystycznie wykluczano z nich osoby z wysokim ryzykiem depresji i/lub choroby psychicznej. W miarę poszerzania się materiału dowodowego w ciągu kolejnych dwóch lat, EMA doszła do niepokojącego wniosku, że rimonabant podwaja ryzyko wystąpienia zaburzeń psychicznych u osób stosujących go w celu utraty wagi. W październiku 2008 roku agencja zaleciła zawieszenie sprzedaży leku w Unii Europejskiej i nigdy nie został on zatwierdzony przez FDA. Największe badanie nad rimonabantem, jakie kiedykolwiek przeprowadzono, herkulesowy wysiłek obejmujący 974 szpitale w 42 krajach, zostało wstrzymane przedwcześnie miesiąc później. Przed zakończeniem badania cztery osoby z grupy stosującej rimonabant popełniły samobójstwo.
Przełamanie magicznej bariery
----------------------------------------------------
Mads Tang-Christensen jest szefem działu badań nad otyłością w Novo Nordisk, duńskiej firmie, która opracowała semaglutyd. Uczestniczył w konferencji Obesity Society w 2010 roku w San Diego po upadku rimonabantu i innego leku na odchudzanie o nazwie sibutramina, i według jego relacji "wszyscy byli przygnębieni". Lekarze mieli niewiele skutecznych opcji leczenia otyłości, a firmy farmaceutyczne straciły apetyt na opracowywanie leków przeciw otyłości. Z wyjątkiem Novo Nordisk.
Aby zrozumieć, jak doszło do opracowania semaglutydu, musimy cofnąć się do 1983 roku. Naukowcy z Chiron Corporation zidentyfikowali u chomików fragment genu, który ich zdaniem może kodować nieznany wcześniej hormon. Nazwali tę tajemniczą cząsteczkę "glukagonopodobnym peptydem-1". Joel Habener, badacz cukrzycy na Harvardzie, powierzył swojemu stażyście Danielowi Druckerowi zadanie ustalenia, co robi GLP-1. Drucker poddał GLP-1 działaniu różnych typów komórek i zauważył, że w komórkach trzustki stymuluje on wydzielanie insuliny. Niemal równocześnie na Uniwersytecie w Kopenhadze po drugiej stronie Atlantyku Jens Holst i współpracownicy zaobserwowali ten sam efekt. Jeszcze w tym samym roku Steven Bloom z Royal Postgraduate Medical School w Londynie poinformował, że GLP-1 zwiększa wydzielanie insuliny również u ludzi.
Obecnie wiemy, że jelito wydziela GLP-1, kiedy jemy, co pobudza trzustkę do wydzielania wystarczającej ilości insuliny, aby pomóc w metabolizowaniu naszego pożywienia. Interesującą cechą tego efektu jest to, że wymaga on dodatkowego cukru we krwi, jak w przypadku skoku, który ma miejsce po posiłku. Jeśli GLP-1 mógłby zostać opracowany jako lek, można by było pomóc osobom z cukrzycą typu 2 w wytwarzaniu większej ilości insuliny, szczególnie podczas posiłków, kiedy to cukier we krwi wzrasta i insulina jest najbardziej potrzebna. Habener opatentował GLP-1 jako lek na cukrzycę.
Jednak GLP-1 miał poważne problemy. Pierwszym z nich było to, że był degradowany we krwi przez pewien enzym w ciągu kilku minut. Oznaczało to, że nie był przydatny jako lek w swojej natywnej formie, ponieważ wymagałby zbyt częstego wstrzykiwania. Problem ten rozwiązano poprzez zastosowanie innej wersji hormonu, zidentyfikowanej w ślinie jaszczurki gila monster, o nazwie exendin-4, która była odporna na działanie niszczącego enzymu i utrzymywała się w krążeniu przez wiele godzin.
Drugim problemem było to, że w klinicznie użytecznych dawkach GLP-1 sprawiał, że ludzie czuli się dość niedobrze. Rozwiązano to, zaczynając od niskiej dawki i stopniowo zwiększając ją, gdy ludzie się do niej przyzwyczaili. Pierwszy lek oparty na GLP-1, syntetyczna wersja exendin-4, został zatwierdzony przez FDA do leczenia cukrzycy w 2005 roku i sprzedawany przez firmę AstraZeneca pod markami Byetta i Bydureon.
Obiecujące efekty GLP-1 nie były ograniczone do insuliny. Bloom wykazał w 1996 r., że wstrzyknięcie GLP-1 do mózgu szczurów "silnie hamuje łaknienie", a w 1998 r. Holst potwierdził, że wstrzyknięcie hormonu do krwiobiegu zmniejsza również łaknienie u ludzi.
Według Tang-Christensena, było to mniej więcej w czasie, gdy Novo Nordisk zainteresował się GLP-1. Chemik Lotte Bjerre Knudsen i inni opracowali nową wersję hormonu, która miała kilka modyfikacji, które jeszcze bardziej wydłużyły jej okres półtrwania i zwiększyły skuteczność. W rezultacie powstał liraglutyd, po raz pierwszy zatwierdzony do leczenia cukrzycy typu 2 przez EMA w 2009 r. i FDA w 2010 r. i początkowo sprzedawany pod nazwą Victoza.
Jak się okazało, liraglutyd nie tylko poprawiał kontrolę cukru we krwi - powodował również utratę wagi. Utrata wagi obserwowana w badaniach nad cukrzycą wynosiła zaledwie kilka kilogramów, ale późniejsze badania z większymi dawkami u osób z otyłością wykazały utrzymującą się utratę około 7% masy ciała w połączeniu z dietą i poradami dotyczącymi ćwiczeń fizycznych. Prawie cała utracona waga była tłuszczem. W 2014 roku FDA zatwierdziła liraglutyd pod nazwą handlową Saxenda do leczenia otyłości, a EMA podążyła za nią w 2015 roku.
Podczas gdy liraglutyd oferował proof-of-concept, że leki oparte na GLP-1 mogą bezpiecznie powodować znaczącą utratę masy ciała, nie była to żadna rewolucja w leczeniu otyłości. "Magiczną barierą było 10-15%", wspomina Tang-Christensen; "to był święty Graal".
Naukowcy z Novo Nordisk pracowali już nad kolejną generacją leków opartych na GLP-1. Poprzez subtelne zmiany w strukturze cząsteczki i testowanie różnych wersji na zwierzętach, zespół pod kierownictwem Jespera Lau i Thomasa Kruse'a wyłonił substancję, która była równie skuteczna jak liraglutyd, ale o znacznie dłuższym okresie półtrwania: semaglutyd. Zamiast codziennego zastrzyku, pacjenci potrzebowaliby tylko jednego zastrzyku na tydzień.
Kiedy jednak semaglutyd wszedł do badań na ludziach, zespół doznał niemałej niespodzianki: powodował ponad dwukrotnie większą utratę wagi niż liraglutyd, co czyniło go zdecydowanie najskuteczniejszym lekiem przeciw otyłości, jaki kiedykolwiek został zatwierdzony przez regulatorów. "Nagle" - wspomina Tang-Christensen - "magiczna bariera zniknęła".
Obniżenie termostatu
-------------------------------------------
Początkowo uważano, że działanie redukujące wagę semaglutydu i pokrewnych leków jest proste: opóźniają one opróżnianie żołądka, dzięki czemu ludzie czują się bardziej syci po posiłkach. Jednak praca opublikowana w 2012 r. przez Tang-Christensena i Knudsena wykazała, że wpływ na opróżnianie żołądka szybko znika u szczurów, podczas gdy redukcja masy ciała utrzymuje się. Potwierdzono to później u ludzi, ustalając, że opóźnione opróżnianie żołądka nie mogło być odpowiedzialne za trwały wpływ Semaglutydu na masę ciała.
Dwa lata później ta sama grupa opublikowała badanie informujące, że liraglutyd nie tylko dostaje się do mózgu po wstrzyknięciu do krążenia ogólnego, ale regiony, do których dociera, to te same, które regulują przyjmowanie pokarmów i masę ciała: pień mózgu i podwzgórze.
"Zarabiam na życie, obserwując jak jedzą szczury" - żartuje Randy Seeley, który poświęcił swoją karierę zrozumieniu mechanizmów, dzięki którym chirurgia bariatryczna i leki odchudzające sprawiają, że jesteśmy szczuplejsi. On i inni badacze wykorzystali eksperymenty na myszach, aby określić, jak działają leki takie jak Semaglutyd, poprzez "wyłączenie" receptora dla GLP-1 w różnych częściach mózgu myszy. Badania te wykazały, że efekt ten jest całkowicie mediowany przez mózg, a konkretnie region mózgu zwany pniem mózgu, a prawdopodobnie także inny region zwany podwzgórzem.
W wyniku działania w mózgu Semaglutyd wyraźnie zmniejsza spożycie pokarmu u osób z otyłością. Po trzech czwartych posiłku stwierdzają oni, że "już dość". Jednak leki te są czymś więcej niż tylko środkami hamującymi apetyt, a zrozumienie ich prawdziwej natury rzuca światło na prawdziwą naturę samej otyłości.
KONTYNUACJA W KOMENTARZU BO LIMIT ILOŚCI ZNAKÓW







Komentarze (364)
najlepsze
------------------------------------------------
Osoby zażywające Semaglutyd nie tylko są mniej głodne, ale także mniej łatwo dają się uwieść kuszącym, bogatym w kalorie pokarmom. Badania przeprowadzone przez dwie niezależne grupy sugerują, że Semaglutyd powoduje znaczne zmniejszenie łaknienia. Można pokusić się o przypisanie tego faktu zmniejszeniu głodu, który jest przecież "najlepszym ze wszystkich sosów". To prawdopodobnie część sukcesu, ale nie całość. U pacjentów Macklina semaglutyd zmniejsza popęd do angażowania się w szerokie spektrum zachowań napędzanych dopaminą, w tym picie alkoholu i zakupy. "Ludzie mówią, że są na Amazonie o wiele mniej" - zauważa Macklin.
Badania na zwierzętach potwierdzają to, donosząc, że Semaglutyd i podobne leki zmniejszają spożycie alkoholu u małp alkoholików i stosowanie różnych dopaminergicznych leków uzależniających u gryzoni. Tak więc jednym z powodów, dla których Semaglutyd jest tak skuteczny, może być to, że ogranicza spożycie żywności dwutorowo: postrzegane przez nasz mózg zapotrzebowanie na kalorie (głód) i nasza tendencja do bycia kuszonym przez jedzenie, nawet gdy nie jesteśmy głodni (nagroda). "Nie podlegają już oni głównemu objawowi otyłości, którym jest ten motywacyjny popęd do jedzenia, wyzwalany przez zewnętrzne sygnały wokół nich, modulowany przez stres i zmęczenie".
Pomyślałem że wrzucę coś konstruktywnego. Domyślam się że nie ma opcji by to nie zostało zignorowane, ale cóż...
źródło: comment_1658291282pB2hGRMmLsKfNJ3DtqUKEc.jpg
Pobierz@cobaltBlue: Tak, Przyszła korporacja, i do buzi snikersa bum!
Korporacja robi to czego ty ( ja, inni, ludzie ) chcesz. Akurat większość ludzi leci na ciasnym domknięciu cyklu robienia sobie dobrze najniższym kosztem, więc i korpo sprzedaje dokładnie takie produkty.
Oczywiście nie. Zatem długoterminowo lek nie jest skuteczny. Po odstawieniu leku nadwaga/otyłość wrócą.
Co ze skutkami ubocznymi - żadne nie są nawet wspomniane a nie jest możliwe by jakikolwiek lek nie miał skutków ubocznych.
Zastanawia
Dzięki temu, że dużo mniej mi się chce jeść i nie mam ataków głodu jestem w stanie dużo bardziej kontrolować to co gotuje, nie muszę już teraz zamówić 2 dużych pizzy bo zaraz umrę, mogę jechać na spokojnie do sklepu i ugotować coś normalnego.
Druga sprawa, odwykłem od #!$%@? tak gigantycznych ilości jedzenia
Dzięki :) Ustawiłem sobie powiadomienie w kalendarzu, mogę zrobić update za te 2 lata :)
@Diaco Tak trzymać :) #!$%@?ą mnie ludzie którzy mówią, że to jest normalne - jedno ale, rozróżniał bym prawdziwą włoską pizze w restauracji od
Na swoim własnym przykładzie spostrzegłem jeszcze coś innego. W mieszkaniu korzystam z telewizora wyłącznie do grania i VOD, tak że omija mnie wszystko co jest serwowane w kanałach TV. Nie tak dawno temu byłem na krótkich wakacjach i w wynajmowanym domku był telewizor z telewizją naziemną, więc wieczorami włączałem sobie jakieś filmy. Oczywiście 50% czasu antenowego to reklamy, które jeżeli nie były o tabletkach na sranie, to prezentowały jedzenie. Naprzemiennie: sranie, jedzenie, sranie, jedzenie, nie możesz się wysrać? Weź tego tabsa, wysraj się i jedz dalej. Wiecie co? Po kilku cyklach takich reklam faktycznie zacząłem być głodny, ale nie był to fizyczny głód jak po całym dniu poszczenia, tylko po prostu ochota zjedzenia czegoś dla samego zjedzenia, żeby się dopchać.
Szkoda, że nie reklamuje się zdrowych nawyków:
1.
@DrDevil: kapitalizm działa dokładnie tak jak powinien. Zapewnia konsumentowi rozwiązania których konsument oczekuje. Pigułki "na schudnięcie" też są reklamowane. Zaś wszystko się sprowadza do tego, że społeczeństwa zachodnie nie mają żadnego etycznego kręgosłupa który by promował zachowania ascetyczne. Jedyne co mamy to egoizm i kupuj->konsumuj->róbsedobrze.
źródło: comment_1658293876TZu95s42xczF0kSOnTyH6v.jpg
Pobierz@k_suchy: Nie ma czasu, ma #!$%@? na Twitterze
Rzeczywiście nie ma skutków ubocznych?
Ja zażywam naprawdę, i jeśli chodzi o skutki uboczne to przez pierwszy tydzień, miałem kilka razy (nie wiem 1-3 razy dziennie) takie kilku sekundowe mdłości, jakbym miał wymiotować ale do niczego nie dochodziło + dosyć mocno zmieniłem to co jem więc żołądek musiał się przestawić, natomiast teraz nie mam żadnych skutków ubocznych.
Przepisał mi to lekarz diabetolog (mimo że nie mam cukrzycy).
Komentarz usunięty przez moderatora
@wladcawioski: Są tzw. receptomaty. Ostatnio testowałem tą usługę zamawiając sobie receptę na xanax i pare innych pierdół, i bez problemu. Ale płacisz za to 89 PLN. Chyba są tańsze też.
Tj. za
@dd350: USA zawsze sponsoruje leki. W sumie nie wiadomo dlaczego. Tak naprawdę prawdopodobnie z tego wynikają ich gigantyczne koszty, w dużej części. Subsydyzują resztę świata. Trochę jak z
źródło: comment_1658274616au3MpbsoX7IRa76uc42fdN.jpg
Pobierz